14 ноября ежегодно проводится Всемирный день диабета. В нашей стране этот день проходит по инициативе Министерства здравоохранения Республики Беларусь с учетом рекомендаций Всемирной организации здравоохранения и Международной Федерации Диабета (IDF).
Согласно данным IDF в настоящее время количество пациентов с сахарным 40 до 80% лиц с диагнозом «сахарный диабет» не осознают серьезность своего заболевания и, как правило, адекватно не контролируют диабет, что приводит к развитию необратимых осложнений.
В Минске в течение последних 5-ти лет число заболевших СД граждан увеличивается ежегодно на 6-8 %.

Гипогликемические состояния
Приступ голода, тревога, учащенное сердцебиения, потливость, агрессия, тремор, головная боль, головокружение, нарушение концентрации, зрения…

Всё это может быть симптомом гипогликемии – самого страшного слова для каждого пациента с диабетом. Но стоит ли так ее бояться? Нет, нужно знать, как ее купировать и как её предотвратить. А также поделиться своими знаниями с близкими, и тогда они придут к вам на помощь в нужную минуту.
Самые частые причины гипогликемических состояний:
- передозировка сахароснижающих препаратов (таблетированных или инсулина);
- пропуск очередного приема пищи или длительный временной интервал между инъекцией инсулина и приемом пищи;
- спорт (физическая активность ускоряет утилизацию глюкозы как во время, так и некоторое время после нее);
- прием алкоголя (печень активно помогает нашему организму предотвращать гипогликемии, делясь своими запасами глюкозы, а алкоголь блокирует эту помощь);
- неправильная техника инъекции (инсулин, введенный в мышцу сработает намного быстрее того, что введен подкожно).
Если все же Вы почувствовали симптомы гипогликемии, не торопитесь съедать все, что видите. Измерьте глюкозу крови. Пациенты с диабетом могут ощущать симптомы гипогликемии при нормальных показателях глюкозы крови (пациенты с плохой компенсацией и постоянно завышенных показателях гликемии). Купировать гипогликемию пациентам с сахарным диабетом рекомендуется при уровне глюкозы крови менее 3,9 ммоль/л.
Для купирования гипогликемии подходят быстрые углеводы:
- 3-5 кусков (чайных ложек) сахара по 5 г (предпочтительно растворенных в воде);
- 1 столовая ложка сахара или меда;
- 150-200 мл сока или сладкого газированного напитка;
- 4-5 таблеток декстрозы.
Дополнительно нужно съесть 10-20 г медленноусвояемых углеводов (1-2 куска хлеба, 3-4 ложки каши, батончик мюсли). Через 15 минут нужно повторно измерить глюкозу крови и при сохраняющейся гипогликемии повторить прием быстрых углеводов.
Не подходят для купирования гипогликемии бутерброды с колбасой, сыром, маслом, шоколад, пирожные, напитки с сахарозаменителями!
Рекомендуем пациенту с сахарным диабетом всегда иметь при себе необходимые быстрые углеводы. Также желательно иметь при себе записку, а лучше браслет с указанием диагноза. Иногда случаются тяжелые гипогликемические состояния (кома), когда пациент не может самостоятельно оказать себе помощь. Окружающие могут помочь Вам, втирая мед или густой сироп в десны. Не стоит заливать жидкость или забрасывать конфеты в рот из-за опасности попадания в дыхательные пути и последующей останови дыхания. Также эффективна инъекция глюкагона подкожно или внутримышечно. И, конечно, необходимо вызвать бригаду «Скорой медицинской помощи» для введения глюкозы внутривенно.
Диабет и органы зрения
Если говорить о поражениях органа зрения при сахарном диабете, прежде всего стоит отметить, что чаще всего поражается сетчатка. Это называется диабетической ретинопатией. Такое поражение безусловно крайне опасно тем, что до момента нарушения зрения, оно может себя не проявлять. Как правило, нет ощущений боли и дискомфорта.
Факторами, провоцирующими развитие диабетической ретинопатии являются: длительная гипергликемия (т.е. недостижение целевых значений гликемии и гликированного гемоглобина), колебания гликемии (частые гипогликемии и следующие за ними гипергликемии), постоянно высокие значения артериального давления (более 130/80 мм рт.ст.), повышенные значения холестерина и триглицеридов. Все эти факторы приводят к тому, что сетчатка получает мало питательных веществ и кислорода. При их дефиците начинают выделяться факторы, стимулирующие рост новых сосудов. Однако, эти вновь образованные сосуды не способны полноценно функционировать: зачастую они тупо замыкают и, переполняясь кровью, приводят к кровоизлияниям; стенки таких сосудов не способны полноценно передавать находящимся рядом структурам все важные вещества, необходимые для их функционирования. Образование новообразованных сосудов может начинаться на периферии сетчатки, вдалеке от того места центральной части сетчатки, ответственной за остроту зрения и цветоощущение. Поэтому длительное время это не ощущается. Когда патологический процесс уже захватывает макулу (центральную часть сетчатки), могут появиться жалобы на ощущение тумана, нечеткости зрения. В таком случае следует незамедлительно обратиться к специалисту.
Для того, чтобы не допустить нарушения зрения, необходимо соблюдать два правила:
- Строго следить за удовлетворительной компенсацией диабета, которое заключается в поддержании хорошего гликемического контроля, нормальных значений артериального давления, холестерина и триглицеридов.
- Ежегодно проходить обследование у врача-офтальмолога с фундус-линзой.
К сожалению, избежать развития диабетической ретинопатии удается не всегда. В случае выявления этого хронического осложнения, врач-офтальмолог определяет наличие показаний для специального лечения. Существует несколько видов лечения. Может быть использована лазерная фотокоагуляция, которая направлена на предупреждение развития новообразованных сосудов. Также могут быть назначены специальные лекарственные средства, которые направлены на приостановление выделения факторов, стимулирующих развитие несовершенных сосудов.
Диабетическое поражение почек
Сахарный диабет - заболевание, сопровождающееся постоянным повышением уровня глюкозы в крови. Несмотря на то, что глюкоза используется нашим организмом в качестве источника энергии, в избыточном количестве она начинает оказывать токсическое действие на ткани и органы, вызывая их повреждение. Глюкоза связывается с клеточными белками и другими молекулами, отчего мелкие и крупные кровеносные сосуды со временем повреждаются, ухудшается питание тканей, однако повреждение почек при сахарном диабете можно предупредить. результате нарушается работа жизненно важных органов, развиваются поздние осложнения сахарного диабета.
Диабетическая нефропатия – это специфическое поражение сосудов почек на фоне сахарного диабета, которое в тяжелых случаях может привести к развитию почечной недостаточности, требующей заместительной почечной терапии - состоянию, когда почки не могут выполнять свою функцию. Одной из важнейших функций почек является выведение с мочой веществ, образующихся в результате жизнедеятельности организма и обладающих токсическими эффектами, и удержание в крови веществ, необходимых для организма. То есть почки выполняют работу фильтра в организме.
Одним из нужных для организма веществ является белок, который в норме почки задерживают и препятствуют его попаданию в мочу. Однако при сахарном диабете вследствие повреждения сосудистой стенки белок поступает в мочу. Появление белка в моче – важный симптом нефропатии. Альбумин – это белок, молекулы которого имеют небольшой диаметр. Альбумин является самым ранним признаком проблем с почками при сахарном диабете. Здоровые почки пропускают в мочу очень небольшое его количество. Как только их работа хоть немного ухудшается – альбумина в моче становится больше. Поэтому пациентам с сахарным диабетом обязательно не менее 1 раза в год сдавать анализ мочи на определение в ней белка (микроальбумина) даже при хорошем самочувствии и отсутствии жалоб.
Прогрессирование изменений в сосудах почек приводит к тому, что почки перестают выводить воду и другие, иногда токсические вещества, появляются симптомы тяжелого нарушения функции почек – отеки, повышение артериального давления, уменьшение количества мочи, одышка. При развитии терминальной стадии почечной недостаточности пациенту требуется гемодиализ (процедура очищения крови с использованием аппарата искусственной почки) или трансплантация почки.
Однако повреждение почек при сахарном диабете можно предупредить. Профилактика развития и прогрессирования диабетической нефропатии включает:
1.Регулярный контроль уровня глюкозы в крови и поддержание ее уровня в целевом для данного пациента диапазоне.
2.Контроль артериального давления, достижение и поддержание целевых показателей артериального давления (менее 130/80 мм рт.ст.).
3.Контроль уровня липидов крови (общего холестерина и его фракций), при необходимости назначение препаратов для нормализации уровня липидов.
4.Контроль массы тела, снижение массы тела при ее избыточности или ожирении (на 5-10% в течение 3-6 месяцев).
5.Отказ от курения.
6.Снижение потребления соли (менее 3г в сутки).
7.При отеках обеспечение контроля потребляемой жидкости.
8.При необходимости – постоянный прием нефропротективных и мочегонных препаратов.
9.Отказ от приема нефротоксичных лекарственных средств.
- Лечение анемии (целевые значения гемоглобина для женщин - 115-150 г/л, для мужчин - 120-160 г/л).
- Коррекция минеральных и костных нарушений.
- При необходимости врач-эндокринолог может направить пациента на консультацию к врачу-нефрологу при наличии показаний (быстрое прогрессирование почечной недостаточности, затруднение в выборе тактики лечения и ряде других).
Полезные гаджеты для людей с диабетом (диа-гаджеты)
Сегодня мы уже можем утверждать, что время бесконечных проколов пальцев для проверки уровня глюкозы в крови и сложных умственных расчетов для вычисления углеводного соотношения с инсулином постепенно заканчивается. Сегодня разработано множество новых технологических решений, систем и устройств, упрощающими жизнь благодаря снижению количества проколов и большого объема данных, получаемых в режиме реального времени для обеспечения немедленного реагирования на уровень глюкозы в крови. Разобраться в том, что из этого подходит вам лучше всего, стало очень сложно. Поэтому вашему вниманию предложен краткий обзор нескольких популярных цифровых инструментов, которые нашли золотую середину между революционными технологиями и удобными интерфейсами.
Многоразовая шприц-ручка
Это приспособление для введения инсулина.

Как работает. В корпус ручки вставляют картридж с инсулином. Перед инъекцией устанавливают одноразовую иглу, регулируют дозу инсулина с помощью крутящегося селектора на корпусе и выполняют инъекцию.
Как выбрать. К каждому наименованию инсулина подходит конкретная шприц-ручка. Например, к инсулинам «Актрапид НМ», «Протафан НМ» подходит шпиц-ручка «Ново-Пен». Информация о совместимости есть в инструкции к ручке.
Глюкометр
Это прибор для считывания уровня глюкозы в крови.
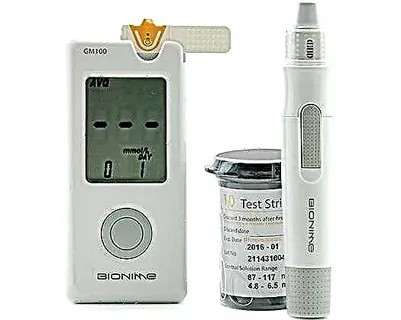
Как работает. В глюкометр вставляют одноразовую тест-полоску. Затем прокалывают палец ланцетом — специальной иглой. Каплю крови наносят на тест-полоску, и через 5—7 секунд глюкометр показывает уровень глюкозы. Как выбрать. Первый вопрос, который возникает при выборе глюкометра, — насколько точно он показывает уровень глюкозы. На самом деле, во все глюкометры заложена погрешность и их точность примерно одинакова. При выборе можно смотреть на дополнительные функции. Например, пожилому человеку может подойти модель с речевым сопровождением и подсветкой.
Инъекционный порт
Это мембрана на клейкой ленте с канюлей для введения инсулина без постоянных проколов кожи.
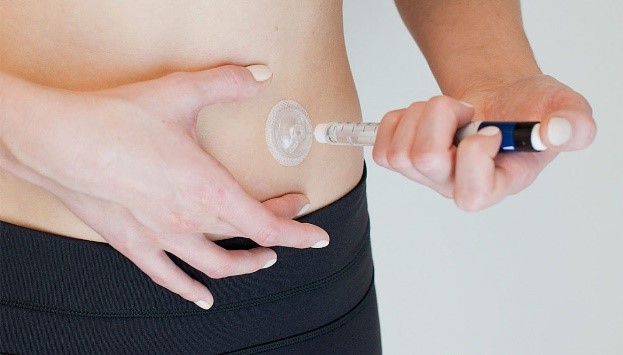
Как работает. Порт прикладывают к телу и нажимают на него, канюля входит в тело, а порт фиксируется на клейком основании. После этого через порт можно вводить инсулин. Это делают с помощью шприц-ручки столько раз, сколько нужно. Один порт может стоять на теле до трех дней. С ним можно плавать и заниматься спортом.
Как выбрать. Важна длина канюли: 6 мм для детей и 9 мм для взрослых.
Датчик непрерывного мониторинга глюкозы
Это плоский круглый прибор с гибким усиком для считывания уровня глюкозы в крови без постоянных проколов.
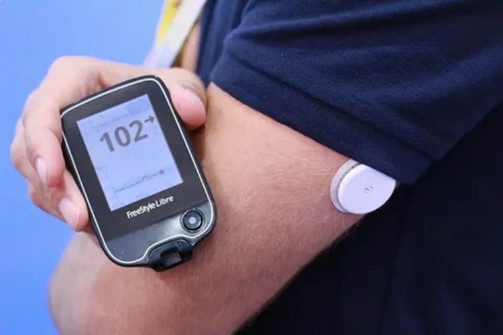
Как работает. Гибкий усик датчика вводят под кожу внешней стороны руки между плечом и локтем на глубину 5 мм. Сам датчик фиксируют на клейком основании. Чтобы считать уровень глюкозы, нужно провести над датчиком телефоном с установленным приложением или специальным сканером, который продают отдельно. Датчик показывает, каким был уровень глюкозы 5-10 минут назад и, как правило, тенденции к повышению или снижению уровня глюкозы. Датчик носят непрерывно от 6 до14 дней в зависимости от фирмы-производителя. Затем меняют на новый.
Как выбрать. Некоторые сенсоры подают звуковой сигнал, если глюкоза выше или ниже нормы. Но если вы часто считываете показатели с помощью сканера, можно обойтись без функции звукового сигнала.
Трансмиттер (передатчик)
Трансмиттер передает данные об уровне глюкозы с датчика на смартфон.
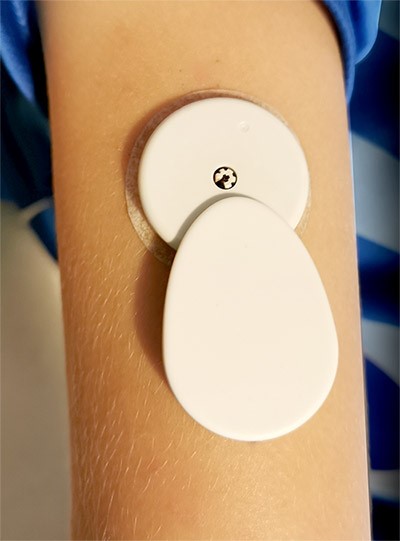
Как работает. Трансмиттер крепят на датчик и фиксируют пластырем. Показания передаются дистанционно, без сканирования. Это удобно, если нужно удаленно контролировать сахар у ребенка или пожилого человека.
Как выбрать. Трансмиттер должен быть совместим с датчиком глюкозы (сенсором), который вы используете. Эта информация есть в описании трансмиттера. Трансмиттеры различаются дальностью радиуса действия, типом, частотой зарядки и дополнительными особенностями, функциями. Например, водонепроницаемостью и возможностью передавать данные на компьютер. Чем больше дополнительных функций, тем дороже трансмиттер.
Инсулиновая помпа
Это прибор для автоматического введения инсулина.
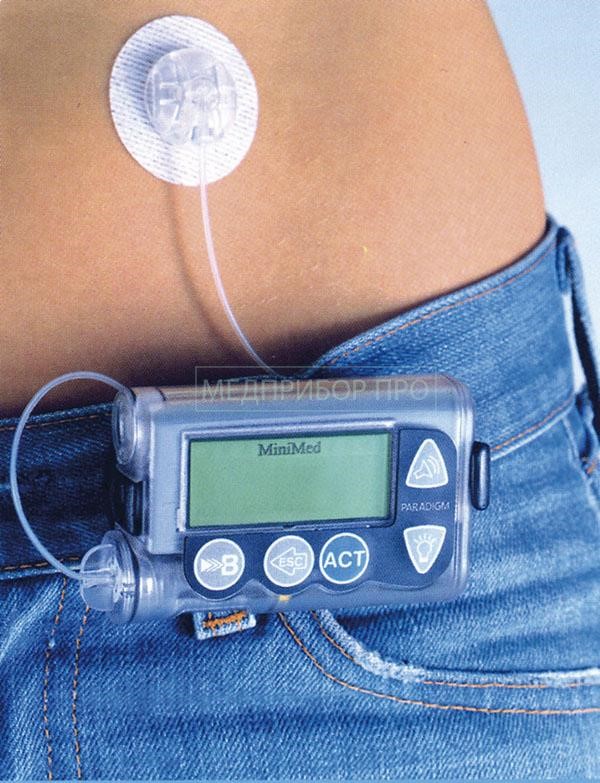
Как работает. В помпе есть пополняемый резервуар примерно на 330 единиц инсулина. Из него инсулин периодически поступает в организм через гибкие трубки — инфузионный набор. Трубки присоединены к катетеру, который фиксируют на теле и меняют раз в три дня. Сама помпа постоянно находится в специальной нательной сумке, и при необходимости, ее можно отсоединять. Как выбрать. Самое важное в помпе — шаг введения инсулина и скорость подачи. Эти параметры подбирает лечащий врач индивидуально для каждого пациента. При покупке можно ориентироваться на дополнительные функции. Например, для ребенка или пожилого человека подойдет помпа с дистанционным пультом управления. Через пульт можно вводить определённую дозу инсулина, увеличивать или уменьшать ее, останавливать введение инсулина.























